Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Similares em
SciELO
Similares em
SciELO
Compartilhar
Revista Portuguesa de Imunoalergologia
versão impressa ISSN 0871-9721
Rev Port Imunoalergologia vol.22 no.3 Lisboa set. 2014
ARTIGO ORIGINAL
Sibilância em crianças de idade pré-escolar em Portugal – Prevalência, caracterização e associação com rinite
Wheezing in preschool children in Portugal – Prevalence, characterization and association with rhinitis
Ana Margarida Pereira1,2,3,4, Mário Morais‑Almeida1,5, Natacha Santos1,2, Carlos Nunes6, João Almeida Fonseca2,3,4,5
1 Centro de Imunoalergologia, Hospital CUF Descobertas, Lisboa
2 Serviço de Imunoalergologia, Centro Hospitalar São João, Porto
3 Departamento de Ciências da Informação e Decisão em Saúde, Faculdade de Medicina da Universidade do Porto
4 Centro de Imunoalergologia, Hospital e Instituto CUF, Porto
5 CINTESIS – Centro de Investigação em Tecnologias e Sistemas de Informação em Saúde, Porto
6 Centro de Imunoalergologia do Algarve, Portimão
RESUMO
Introdução: Os objectivos deste estudo foram (i) estimar a prevalência de sibilância actual (SA) em crianças de idade pre‑escolar; (ii) descrever as características sociodemográficas e pessoais associadas à SA; e (iii) estudar a associação entre SA e o tipo e a gravidade da rinite. Métodos: Estudo transversal, de âmbito nacional e de base populacional, incluindo uma amostra representativa de crianças portuguesas com idades entre 3 e 5 anos. Os dados foram recolhidos por meio de entrevistas, face a face, com os prestadores de cuidados das crianças, utilizando um questionário adaptado do ISAAC. SA foi definida como a presença de ≥ 1 episódio de sibilância nos últimos 12 meses. Resultados: Foram incluídas um total de 5003 crianças. A prevalência de SA foi de 24,5% [IC 95% (23,3‑25,7)], 9,4% dos participantes tinham ≥ 4 episódios de sibilância no ano anterior e menos de 5% declararam ter diagnóstico médico de asma. A prevalência de SA foi significativamente maior em crianças com rinite actual (RA, 38,6%), alergia alimentar (32,0%) ou história familiar de alergia (31,2%); aquelas que vivem em regiões rurais tiveram uma prevalência inferior de SA (19,1%). Crianças com rinite persistente moderada a grave apresentaram maior prevalência de SA (64,7% vs. 34,0% na ligeira intermitente, 41,7% na ligeira persistente e 46,2% na rinite intermitente moderada a grave). Crianças com RA e SA, quando comparadas com a ocorrência isolada de SA, tiveram mais episódios de sibilância (43,9% vs. 26,9% tinham ≥ 4 episódios, respectivamente, p<0,001) e necessidade de tratamento (44,8% vs. 37,9% receberam tratamento, respectivamente, p=0,024). Conclusões: Quase 25% das crianças pre ‑ escolares apresentou SA. Nas crianças com rinite encontrou‑se uma prevalência mais elevada de sibilância, especialmente na doença persistente moderada a grave, em que cerca de 65% relataram SA. As crianças de idade pre‑escolar que referem simultaneamente sibilância e rinite actuais parecem ter um fenótipo mais grave.
Palavras‑chave: Criança pre‑escolar, prevalência, rinite, sibilância.
ABSTRACT
Background: The aims of this study were to (i) estimate the prevalence of current wheezing (CW) in preschool children, (ii) describe socio‑demographic and personal characteristics associated with CW and (iii) study the association between CW and rhinitis type and severity. Methods: Cross‑sectional, nationwide, population‑based study including a representative sample of Portuguese children aged 3 to 5 years. Data was collected by face‑ to ‑face interview to caregivers using an adapted ISAAC questionnaire. CW was defined as the presence of ≥1wheezing episode in the previous 12 months. Results: Overall, 5003 children were included. CW prevalence was 24.5% [95%CI(23.3‑25.7)]; 9.4% of the participants had ≥4 wheezing episodes in the previous year and less than 5% reported to have physician‑diagnosed asthma. CW prevalence was significantly higher in children with current rhinitis (CR, 38.6%), food allergy (32.0%) or family history of allergy (31.2%); those living in rural regions had a lower CW prevalence (19.1%). Children with moderate‑severe persistent rhinitis presented the highest CW prevalence (64.7% vs. 34.0% in mild intermittent, 41.7% in mild persistent and 46.2% in moderate‑severe intermittent rhinitis). Children with both CW and CR, when compared with those with CW alone, had more wheezing episodes (43.9% vs. 26.9% had ≥4 episodes, respectively, p<0.001) and more needed treatment (44.8% vs. 37.9% received treatment, respectively, p=0.024). Conclusions: Almost 25% of preschool children reported current wheezing. Having rhinitis was associated with a higher prevalence, especially in moderate‑severe persistent disease, in which around 65% of children reported current wheezing. Preschool children with both current wheezing and rhinitis seem to have a more severe phenotype.Keywords: Preschool child, prevalence, rhinitis, wheezing.
INTRODUÇÃO
A sibilância é um sintoma respiratório comum em crianças, com uma prevalência cumulativa de quase 50% aos seis anos de idade1. Pode ter vários mecanismos subjacentes1,2 e a relação entre sibilância e asma não está completamente esclarecida1. No entanto, independentemente da causa, a sibilância representa uma das principais causas de morbilidade e de consumo de cuidados de saúde no grupo etário pre‑escolar3.
A sibilância na infância tem sido associada a vários factores pessoais e ambientais, como história familiar de doença alérgica, sexo masculino, exposição ao fumo do tabaco e peso ao nascer4‑7.
A presença concomitante de doenças alérgicas, como a rinite alérgica, o eczema atópico ou a alergia alimentar, também foi associado com a ocorrência de sibilância e com a persistência dos sintomas na idade escolar1,8; a rinite, especialmente, tem uma importante associação com a sibilância, embora, tanto quanto é do nosso conhecimento, nesta faixa etária não existam estudos que avaliem a relação entre o tipo e a gravidade da rinite e a sibilância. Além disso, a maioria dos estudos não são de base populacional e frequentemente apenas relatam dados de crianças com alto risco para asma.
Os objectivos deste estudo foram: i) estimar a prevalência de sibilância actual (SA) em crianças pre‑escolares de idades compreendidas entre os 3 e os 5 anos; ii) descrever as características sociodemográficas e pessoais associados à sibilância nesta faixa etária; e iii) estudar a associação entre SA e rinite, considerando o seu tipo e gravidade de acordo com as recomendações da iniciativa ARIA – Allergic rhinitis and its impact on asthma9.
MATERIAL E MÉTODOS
Este estudo foi realizado de acordo com os princípios da Declaração de Helsínquia. O consentimento informado verbal foi obtido a partir dos prestadores de cuidados das crianças que participaram no inquérito. Este procedimento foi aprovado pela comissão de ética de uma unidade hospitalar nacional.
Desenho do estudo
Estudo transversal de âmbito nacional, descritivo, tendo como alvo crianças portuguesas com idades compreendidas entre os 3 e os 5 anos. Um questionário estruturado foi aplicado aos prestadores de cuidados para recolher dados sobre a prevalência de sibilância, factores de risco habituais e comorbilidades. Uma descrição detalhada do desenho do estudo, incluindo da recolha de dados, foi previamente discutida e publicada10.
Participantes e recolha de dados
Para obter uma amostra representativa da população alvo, foi utilizada uma estratégia de selecção de multi‑step.
Resumidamente, numa primeira fase, estimou‑se o número de participantes, crianças de 3 a 5 anos, necessário de cada uma das cinco regiões de Portugal continental, considerando os dados do Censo Nacional de 200111. Em segundo lugar, municípios portugueses, dentro de cada região, foram selecionados aleatoriamente até se atingir o número predeterminado de crianças, sendo que em cada um dos municípios deveriam ser incluídos 50 a 70 indivíduos. Finalmente, jardins‑de‑infância e centros paroquiais, dentro dos municípios seleccionados, foram escolhidos para a recolha de dados, sendo esta escolha baseada na distribuição das crianças12, no conforto, na privacidade e na baixa interferência com as actividades habituais dos participantes. Algumas crianças adicionais, num número inferior a 5% do total da amostra, foram recrutadas nos municípios seleccionados fora dos locais previamente referidos.
O questionário do estudo foi administrado por meio de entrevistas face a face aos cuidadores. O trabalho de campo foi realizado entre Fevereiro e Março de 2007, com recurso a entrevistadores experientes e treinados na aplicação específica deste questionário.
Variáveis e definições
O questionário utilizado10 foi maioritariamente adaptado da versão portuguesa do questionário usado no International Study of Asthma and Allergies in Chilhood (ISAAC) para crianças com 6‑7 anos de idade13.
As definições usadas neste estudo são as apresentadas no Quadro 1. As definições de sibilância e de rinite actual foram idênticas às utilizadas no estudo ISAAC13. A rinite actual (RA) foi classificada, de acordo com as recomendações do ARIA9, em doença intermitente versus persistente e ligeira versus moderada a grave (Quadro 1).
Tamanho da amostra
O endpoint primário do estudo foi a prevalência da rinite10. Considerando‑se que a prevalência de sibilância actual está estimada como próxima da de rinite actual, ou seja, cerca de 20%1, 14, e admitindo que 50% das crianças com sibilância actual também teriam rinite actual, das quais cerca de 10% teriam formas mais graves e persistentes, a inclusão de 5000 crianças (calculado com base nos endpoints da rinite) dá a este estudo um poder superior a 99% para avaliar a prevalência de sibilância em crianças pré‑escolares nas diferentes classes ARIA da rinite.
Análise estatística
As variáveis categóricas foram descritas através de frequências absolutas e proporções, com intervalo de confiança de 95% (IC 95%), e as comparações feitas com o teste de Qui‑quadrado.
Quando necessário, as variáveis contínuas foram categorizadas para realizar a análise estatística (por exemplo: peso ao nascer). Um valor de p<0,05 foi considerado estatisticamente significativo.
Análises de regressão logística univariada e múltipla foram realizadas mas não serão discutidos neste trabalho. Todas as análises de dados foram realizadas utilizando o programa SPSS® versão 19.0 para Windows (IBM SPSS, Chicago, Estados Unidos da América).
RESULTADOS
Participantes
Foram contactados 5500 indivíduos, dos quais 5030 participaram no estudo; questionários com informação insuficiente na maioria das perguntas (n=12) ou com dados em falta sobre sibilância actual (n = 15) foram excluídos da análise (Figura 1).
As características das 5003 crianças incluídas são apresentadas no Quadro 2; a informação sobre os dados em falta está disponível na Figura 1.Principais resultados
Sibilância actual – Prevalência e caracterização geral A prevalência de sibilância actual (SA) foi de 24,5% [IC 95% (23,3‑25,7)], n=1228 (Quadro 3). A maioria das crianças com SA (61,4%) tinha entre 1 e 3 episódios de sibilância no ano anterior; 91 dos prestadores de cuidados das crianças (7,5%) relataram mais do que 12 episódios de sibilância. Menos de metade dos sibilantes (n=523, 42,6%) recebeu, nos últimos 12 meses, tratamento por causa da sibilância (Quadro 4). A proporção de crianças que receberam tratamento aumentou com o número de episódios de sibilância: 29,8% com 1 a 3 episódios de sibilância recebeu tratamento contra 55,7% daqueles com 4‑12 e 90,1% daqueles com mais de 12 episódios (p <0,001).
Características pessoais e demográficas associadas com sibilância actual A prevalência da SA foi significativamente maior em crianças com história familiar de doença alérgica (31,2 vs. 22,6% em crianças sem história familiar de doença alérgica, p<0,001); as crianças que vivem nas regiões rurais tiveram uma prevalência de SA significativamente menor (19,1 vs. 26,3% em residentes de áreas urbanas, p <0,001). Não foram encontradas diferenças estatisticamente significativas para o sexo, idade, peso ao nascer e exposição ao fumo de tabaco no domicílio (Quadro 3). Associações semelhantes foram encontradas na análise multivariada para o risco de sibilância actual (resultados não apresentados).
Diagnóstico médico de asma (DMA) – prevalência e características pessoais associadas A prevalência na população de DMA foi de 4,6% [IC 95% (4,0‑5,2)], sendo superior em crianças com história familiar de doença alérgica (8,4% vs. 3,3% naqueles sem história familiar, p<0,001) e mais elevada nas crianças com maior número de episódios de sibilância (6,1% em crianças com 1 a 3 episódios no último ano vs. 24,5% naqueles com 4‑12 e 73% nos casos com mais de 12 episódios, p <0,001, Quadro 3).
Mais de 70% das crianças com DMA fez tratamento para a sibilância no ano anterior (n=162; Quadro 4).
Relação entre sibilância actual e diagnóstico médico de asma (DMA)
Duzentas e três crianças com SA (16,7%) tinham diagnóstico médico de asma (vs. 0,7% daqueles sem SA, p<0,001). Crianças sibilantes com DMA, quando comparadas com sibilantes sem DMA, apresentaram mais episódios de sibilância (32,2% dos sibilantes com DMA vs. 2,4% dos sibilantes sem DMA tinham mais de 12 episódios de sibilância, p<0,001), apresentaram maior frequência de recurso a tratamento (79,3% vs. 34,7% receberam tratamento no último ano, respectivamente, p<0,001) e referiram mais sintomas de rinoconjuntivite (43,4% vs. 26,9%, respectivamente, p<0,001), maior proporção de alergia alimentar auto‑relatada (15,4% vs. 7,1%, respectivamente, p < 0,001) e de alergia a medicamentos auto‑relatada (6,0% vs. 2,1%, respectivamente, p <0,001); a exposição ao fumo de tabaco em casa foi menos frequente nos sibilantes com DMA do que naqueles sem DMA (17,4% vs. 33,3%, respectivamente, p<0,001).
Relação entre sibilância actual, rinite e outras doenças alérgicas Crianças com rinite actual (RA) apresentaram maior prevalência de SA quando comparadas com crianças sem RA (38,6 vs. 13,7%, respectivamente, p<0,001; Quadro 3). Para além disso, a prevalência de SA foi maior em crianças com rinite persistente moderada a grave (64,7%[57,2‑72,2] versus 34,0% [31,6 -36,4] na ligeira intermitente, 41,7% [33,1‑50,3] na rinite ligeira persistente e 46,2% [41,0‑51,4] na intermitente moderada a grave (Figura 2)).
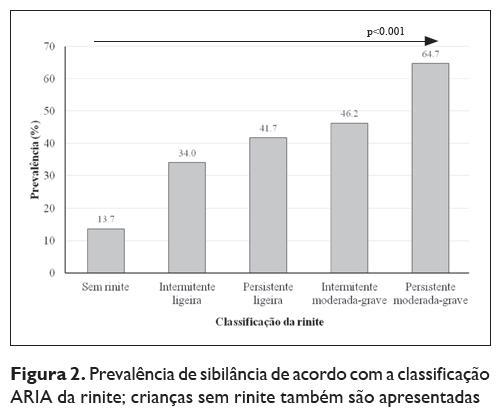
Sibilantes com RA, quando comparado com sibilantes sem RA, apresentaram mais episódios de sibilância (43,9% das sibilantes com RA vs. 26,9% das sibilantes sem RA teve 4 ou mais episódios de sibilância, p<0,001) e relataram mais frequentemente o recurso a tratamento para a sibilância (44,8 % vs. 37,9% receberam tratamento, respectivamente, p = 0,024).
A prevalência da SA foi também maior em crianças com rinoconjuntivite e naquelas com alergia alimentar auto‑referida (Quadro 3).
DISCUSSÃO
Resultados principais
A prevalência de sibilância actual em idade pré‑escolar foi de 24,5%. Ter história familiar ou pessoal de doença alérgica associou‑se a uma maior prevalência de sibilância actual. A sibilância actual foi fortemente associada à rinite nesta faixa etária, especialmente nos casos com doença persistente moderada a grave; as crianças com sibilância e rinite actuais apresentaram mais episódios de sibilância e precisaram de tratamento com mais frequência.
Tanto quanto é do nosso conhecimento, este estudo é o primeiro, neste grupo etário, a apoiar uma relação entre a sibilância actual e a persistência e gravidade da rinite.
Apenas 4,6% das crianças portuguesas em idade pré‑escolar relataram ter diagnóstico médico de asma. Esta prevalência chegou aos 73% em crianças com mais de 12 episódios de sibilância nos últimos 12 meses.
Pontos fortes e limitações
ste trabalho é um dos poucos estudos mundiais de base populacional realizados em todo um país15‑17, sendo o primeiro em Portugal, que estimou a prevalência de SA em crianças de idade pre‑escolar.
Incluiu‑se uma grande amostra representativa de crianças do grupo etário em estudo, permitindo a caracterização da relação entre sibilância atual e as classes de rinite, tal como propostas pela iniciativa ARIA.
Este estudo é limitado pelo uso de um desenho em corte transversal, ausência de confirmação / avaliação médica, ausência de marcadores in vivo e/ou in vitro de atopia, falta de informação que permita caracterizar os diferentes fenótipos de sibilância, bem como os seus desencadeantes, e informação limitada sobre a gravidade da sibilância (incluindo apenas número de episódios no último ano e as necessidades globais de tratamento). No entanto, a utilização de um questionário breve e simples facilitou a participação, minimizando a perda de compliance durante toda a entrevista.
O desenho do estudo limita a capacidade de estabelecer possíveis relações causais entre sibilância e os factores que lhe estão associados, para além de que a pesquisa retrospectiva de dados pode introduzir viés de memória, impedindo a confirmação adequada dos dados recolhidos.
Como foi referido2,3, a percepção da sibilância varia muito entre os pais, pelo que as crianças podem ser classificadas como tendo episódios de sibilância quando a mesma pode não ter ocorrido. Fernandes et al.18 identificaram, recentemente, que 34% dos pais portugueses não reconhecem o termo sibilância. Isso destaca a importância da confirmação do diagnóstico por um profissional de saúde2 e sugere a utilidade de medidas objectivas; no entanto, estas avaliações não faziam parte do protocolo do estudo, tal como não foram incluídas em relatórios anteriores15‑17, utilizando metodologias semelhantes.
Interpretação e generalização
A prevalência de SA observada neste estudo (24,5%) está na mesma faixa dos valores relatados em outros países ou regiões industrializadas, como por exemplo numa região urbana do Sul do Brasil (21,1%)19 ou no Reino Unido (26%)20, mas é maior do que os relatados na Malásia (6,2%)5 ou na Tanzânia (14%)6. Estes resultados apoiam que o nível de industrialização é um factor a ter em conta quando se avalia e compara a prevalência de sibilância nos primeiros anos de vida. Como relatado por outros autores2,3, a prevalência de asma diagnosticada por médico foi muito diferente da prevalência de sibilância actual, especialmente em crianças com menor número de episódios de sibilância. No entanto, quase ¾ dos casos com mais de 12 episódios de sibilância no ano anterior tinham diagnóstico médico de asma.
A relação entre história familiar de doenças alérgicas e o aumento do risco e da prevalência de sibilância já foi descrita em crianças pre‑escolares4‑6 e os nossos resultados estão de acordo com os desses estudos.
A exposição ao fumo do tabaco é considerada um factor de risco para sibilância na infância7 e, além disso, tem sido associada ao aumento da gravidade dos sintomas respiratórios7. Neste estudo, não foi encontrada associação significativa entre a exposição passiva ao fumo de tabaco no domicílio e a SA; no entanto, sibilantes com diagnóstico médico de asma relataram uma exposição significativamente menor em casa. Esta aparente contradição com a literatura existente pode ser explicada por um fenómeno de causalidade inversa, isto é, as crianças com asma são protegidos de uma exposição conhecida como sendo prejudicial; pode também, no entanto, ser admitido um viés de informação.
Neste estudo, em contraste com resultados anteriores, não houve diferença na prevalência de SA entre os sexos4,21 ou classes de peso ao nascer5,19, embora a valorização de uma possível associação com o peso ao nascer seja limitada pela falta de ajuste para a idade gestacional.
A relação com o sexo também não foi encontrada noutras publicações5,22. A avaliação de outros factores associados previamente com sibilância, nomeadamente exposição a fumo de tabaco durante a gravidez, idade materna, ou infecções, entre outros, não fazia parte deste estudo.
A rinite é uma doença comum e afecta um número crescente de crianças9. Em estudos anteriores, a prevalência de rinite em idade pre‑escolar variou entre 5,5% numa coorte sueca23 e 26,1% no Manchester Asthma and Allergy Study24. A rinite apresenta‑se fortemente associada à asma9,25, sendo um poderoso preditor de asma na idade adulta26 e do início de sibilância em crianças em idade escolar27. Pode surgir como a primeira manifestação de doença das vias respiratórias, levando ao aparecimento de asma28; no entanto, é muitas vezes desvalorizada e pouco diagnosticada na infância8,29. A relação da rinite actual e da sua gravidade com a sibilância pre‑escolar raramente tem sido estudada8,23,30. Neste estudo, as crianças com rinite actual apresentaram maior prevalência de sibilância actual, reflectindo uma forte associação entre essas patologias. Estes resultados estão de acordo com os relatados por Peroni et al.8, Alm et al.23 e Tan et al.30.
No entanto, nenhum desses estudos relataram a prevalência de sibilância e/ou o seu risco estratificados por gravidade da rinite de acordo com a classificação ARIA.
Em adultos, vários estudos indicam que a rinite moderada‑grave está associada com um risco mais elevado de aparecimento de asma/sintomas das vias aéreas inferiores e a um fenótipo mais grave9,28. Tanto quanto é do nosso conhecimento, o estudo presente é o primeiro a apoiar uma relação semelhante em crianças pré‑escolares.
A constatação de que as crianças com sibilância e rinite actual, quando comparados com aqueles apenas com sibilância actual isolada, têm mais episódios de sibilância e necessitam de mais tratamento reforça a importância de uma avaliação simultânea de sintomas nasais e brônquicos também na idade pré‑escolar.
CONCLUSÕES
Um quarto das crianças portuguesas em idade pré‑escolar apresentou pelo menos um episódio de sibilância no último ano, estando esta ocorrência fortemente associada aos sintomas actuais de rinite, especialmente com a doença persistente moderada a grave. Crianças pré‑escolares com clínica simultânea de sibilância e rinite actuais parecem ter um fenótipo mais grave.
REFERÊNCIAS
1. Martinez FD, Wright AL, Taussig LM, Holberg CJ, Halonen M, Morgan WJ. Asthma and wheezing in the first six years of life. N Engl J Med 1995; 332: 133‑8. [ Links ]
2. Brand PL, Baraldi E, Bisgaard H, Boner AL, Castro‑Rodriguez JA, Custovic A, et al. Definition, assessment and treatment of wheezing disorders in preschool children: an evidence‑based approach. Eur Respir J 2008; 32: 1096‑110. [ Links ]
3. Bisgaard H, Szefler S. Prevalence of asthma‑like symptoms in young children. Pediatr Pulmonol 2007; 42: 723‑8. [ Links ]
4. Garcia‑Marcos L, Mallol J, Sole D, Brand PL. International study of wheezing in infants: risk factors in affluent and non‑affluent countries during the first year of life. Pediatr Allergy Immunol 2010; 21: 878‑88. [ Links ]
5. Quah BS, Mazidah AR, Simpson H. Risk factors for wheeze in the last 12 months in preschool children. Asian Pac J Allergy Immunol 2000; 18: 73‑9. [ Links ]
6. Sunyer J, Mendendez C, Ventura PJ, Aponte JJ, Schellenberg D, Kahigwa E, et al. Prenatal risk factors of wheezing at the age of four years in Tanzania. Thorax 2001; 56: 290‑5. [ Links ]
7. Strachan DP, Cook DG. Parental smoking and childhood asthma: longitudinal and case‑control studies. Thorax 1998; 53: 204‑12. [ Links ]
8. Peroni DG, Piacentini GL, Alfonsi L, Zerman L, Di Blasi P, Visona G, et al. Rhinitis in pre‑school children: prevalence, association with allergic diseases and risk factors. Clin Exp Allergy 2003; 33: 1349‑54. [ Links ]
9. Bousquet J, Khaltaev N, Cruz AA, Denburg J, Fokkens WJ, Togias A, et al. Allergic Rhinitis and its Impact on Asthma (ARIA) 2008. Allergy 2008; 63: 8‑160. [ Links ]
10. Morais‑Almeida M, Santos N, Pereira AM, Branco‑Ferreira M, Nunes C, Bousquet J, et al. Prevalence and classification of rhinitis in preschool children in Portugal: a nationwide study. Allergy 2013; 68:1278‑88. [ Links ]
11. Instituto Nacional de Estatística. Censos 2001: Resultados definitivos. XIV Recenseamento geral da população. Lisbon: INE 2002. [ Links ]
12. OECD. Education at a Glance 2012: OECD Indicators. http://www.dx.doi.org/10.1787/eag‑: 2012 ‑en: OECD Publishing 2012; 338‑47.
13. Asher MI, Keil U, Anderson HR, Beasley R, Crane J, Martinez F, et al. International Study of Asthma and Allergies in Childhood (ISAAC): rationale and methods. Eur Respir J 1995; 8: 483‑91. [ Links ]
14. Strachan D, Sibbald B, Weiland S, Ait‑Khaled N, Anabwani G, Anderson HR, et al. Worldwide variations in prevalence of symptoms of allergic rhinoconjunctivitis in children: the International Study of Asthma and Allergies in Childhood (ISAAC). Pediatr Allergy Immunol 1997; 8: 161‑8. [ Links ]
15. Eldeirawi K, Persky VW. History of ear infections and prevalence of asthma in a national sample of children aged 2 to 11 years: the Third National Health and Nutrition Examination Survey, 1988 to 1994. Chest 2004; 125: 1685‑92. [ Links ]
16. Turktas I, Selcuk ZT, Kalyoncu AF. Prevalence of asthma‑associated symptoms in Turkish children. Turk J Pediatr 2001; 43: 1‑11. [ Links ]
17. Lewis S, Richards D, Bynner J, Butler N, Britton J. Prospective study of risk factors for early and persistent wheezing in childhood. Eur Respir J 1995; 8: 349‑56. [ Links ]
18. Fernandes RM, Robalo B, Calado C, Medeiros S, Saianda A, Figueira J, et al. The multiple meanings of wheezing: a questionnaire survey in Portuguese for parents and health professionals. BMC Pediatr 2011; 11: 112. [ Links ]
19. Chatkin MN, Menezes AM, Victora CG, Barros FC. High prevalence of asthma in preschool children in Southern Brazil: a population‑based study. Pediatr Pulmonol 2003; 35:296‑301. [ Links ]
20. Kuehni CE, Davis A, Brooke AM, Silverman M. Are all wheezing disorders in very young (preschool) children increasing in prevalence? Lancet 2001; 357: 1821‑5. [ Links ]
21. Hermann C, De Fine Olivarius N, Host A, Begtrup K, Hollnagel H. Prevalence, severity and determinants of asthma in Danish five‑year‑olds. Acta Paediatr 2006; 95: 1182‑90. [ Links ]
22. Castro‑Rodriguez JA, Garcia‑Marcos L, Alfonseda Rojas JD, Valverde‑Molina J, Sanchez‑Solis M. Mediterranean diet as a protective factor for wheezing in preschool children. J Pediatr 2008; 152: 823‑8, 28 e1‑2. [ Links ]
23. Alm B, Goksor E, Thengilsdottir H, Pettersson R, Möllborg P, Norvenius G, et al. Early protective and risk factors for allergic rhinitis at age 4(1/2) yr. Pediatr Allergy Immunol 2011; 22: 398‑404. [ Links ]
24. Marinho S, Simpson A, Söderström L, Woodcock A, Ahlstedt S, Custovic A. Quantification of atopy and the probability of rhinitis in preschool children: a population‑based birth cohort study. Allergy 2007; 62: 1379‑86. [ Links ]
25. Morais‑Almeida M, Gaspar A, Pires G, Prates S, Rosado‑Pinto J. Risk factors for asthma symptoms at school age: an 8‑year prospective study. Allergy Asthma Proc 2007; 28: 183 ‑9. [ Links ]
26. Shaaban R, Zureik M, Soussan D, Neukirch C, Heinrich J, Sunyer J, et al. Rhinitis and onset of asthma: a longitudinal population‑based study. Lancet 2008; 372: 1049‑57. [ Links ]
27. Rochat MK, Illi S, Ege MJ, Lau S, Keil T, Wahn U, et al. Allergic rhinitis as a predictor for wheezing onset in school‑aged children. J Allergy Clin Immunol 2010; 126: 1170‑5. [ Links ]
28. Guerra S, Sherrill DL, Martinez FD, Barbee RA. Rhinitis as an independent risk factor for adult‑onset asthma. J Allergy Clin Immunol 2002; 109: 419‑25. [ Links ]
29. Bousquet J, Schunemann HJ, Samolinski B, Demoly P, Baena‑Cagnani CE, Bachert C, et al. Allergic Rhinitis and its Impact on Asthma (ARIA): achievements in 10 years and future needs. J Allergy Clin Immunol 2012; 130: 1049‑62. [ Links ]
30. Tan TN, Shek LP, Goh DY, Chew FT, Lee BW. Prevalence of asthma and comorbid allergy symptoms in Singaporean preschoolers. Asian Pac J Allergy Immunol 2006; 24: 175‑82. [ Links ]
Mário Morais‑Almeida
Centro de Imunoalergologia, Hospital CUF Descobertas
Rua Mário Botas
1998‑018 Lisboa
E‑mail: mmoraisalmeida@netcabo.pt
Agradecimento: O trabalho de campo foi executado pela Keypoint, Consultores Científicos.
Financiamento: Este trabalho foi parcialmente financiado por uma bolsa educacional independente atribuída pela Schering‑Plough Pharma à Sociedade Portuguesa de Alergologia e Imunologia Clínica (SPAIC).
Declaração de conflitos de interesse: Nenhum.
Data de recepção / Received in: 31/07/2013
Data de aceitação / Accepted for publication in: 11/10/2013
Nota: Prémio SPAIC – Bial‑Aristegui 2013 (2.º Prémio)